Paludismo: profilaxis en niños viajeros

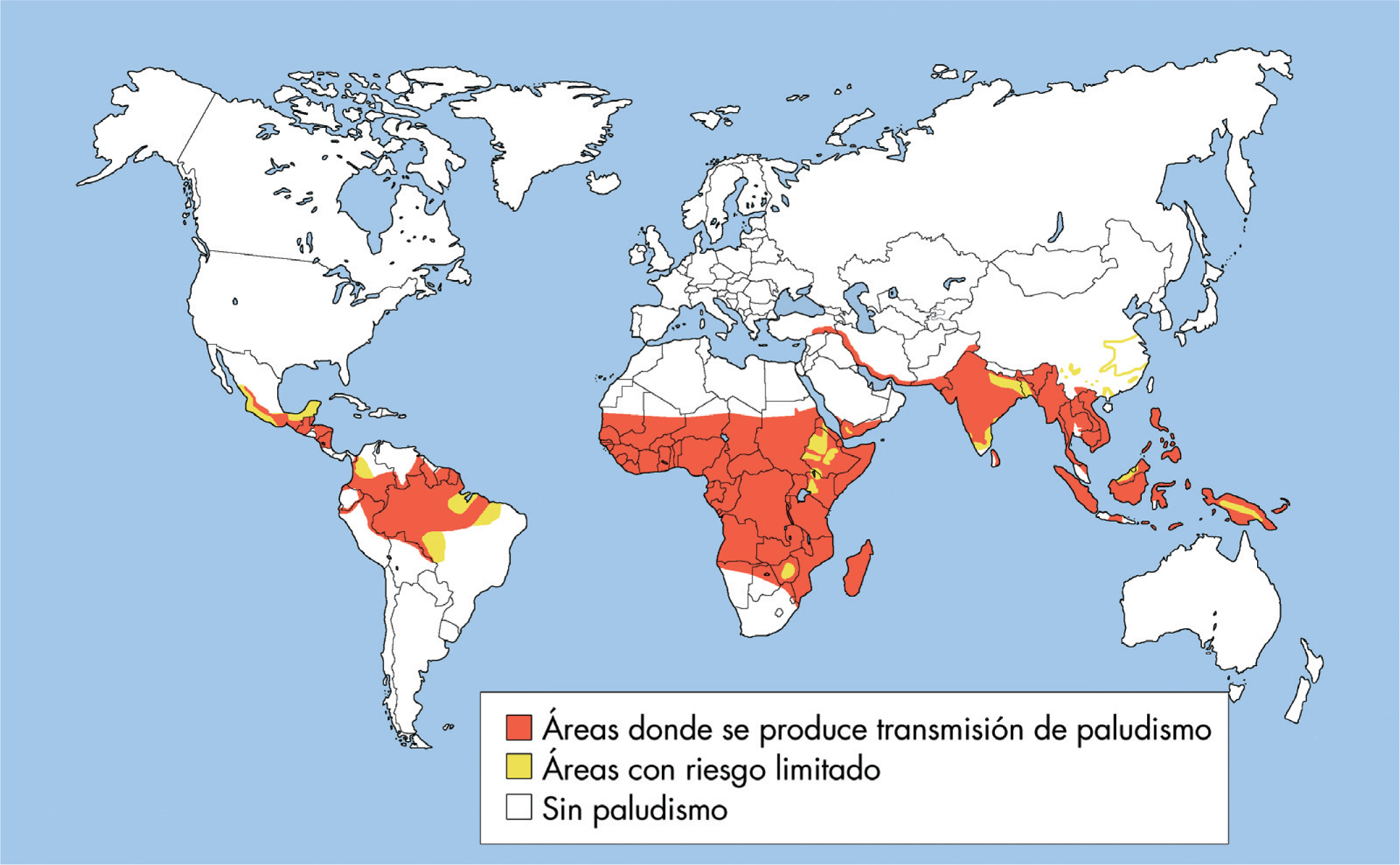
El paludismo o malaria es una enfermedad febril aguda muy extendida. Afecta a casi todos los países tropicales y subtropicales. La causa un parásito, el Plasmodium. Se trasmite por la picadura de un mosquito que se llama Anopheles. Dado que puede ser grave, e incluso mortal, es muy importante prevenirla en caso de viaje a un área afecta. Estas áreas son: África, Sudeste asiático y Asia Central, Extremo Oriente, Islas del Pacífico, cuenca del Amazonas (Sudamérica) y Caribe (América Central).
Los síntomas son: fiebre, escalofríos, dolor de cabeza, dolor o debilidad muscular, tos, vómitos, diarrea, dolor abdominal... Y pueden llegar a ser más graves como convulsiones, fallo renal, colapso circulatorio, e incluso coma y muerte.
El tiempo de incubación (el que pasa entre la picadura del mosquito y el inicio de los síntomas) es como mínimo de 7 días. A veces los síntomas pueden ser leves y no fáciles de reconocer. Por ello es muy importante pensar en esta enfermedad ante cualquier fiebre sin otra causa clara que se inicie desde una semana hasta tres meses (o en raras ocasiones aún hasta más tarde) después de la última exposición.
Los niños que sufren la enfermedad tienen más riesgo de tener formas graves. Es muy importante acudir a un médico lo más pronto que se pueda ante fiebre en el curso de un viaje a un área afectada, o tras la vuelta de dicho viaje; aunque se estén tomando, o se hayan tomado medicamentos antimaláricos.
Especial riesgo corren los niños inmigrantes procedentes de una población donde hay malaria. O los hijos de inmigrantes de dichas zonas (aunque hayan nacido ya en España), al volver a su país de vacaciones o de visitar a sus familiares o amigos. Sobre todo, porque a veces no son conscientes de la importancia de tomar las medidas adecuadas para tratar de prevenir la infección
¿Existe una vacuna para prevenir el paludismo?
No. Aunque hay una vacuna, aún está en fase de ensayos. No está aprobada actualmente en ningún país.
¿Cómo pueden prevenirse las picaduras del mosquito?
Esta es la 1ª línea de defensa frente al paludismo. La protección frente a las picaduras es muy importante. Se debe evitar, si se puede, salir entre el anochecer y el amanecer. Los mosquitos pican habitualmente en este periodo. Si se sale por la noche se debe llevar ropa con manga larga, pantalones largos y los pies cubiertos. Y a ser posible no usar colores oscuros, que atraen al mosquito.
Los repelentes de insectos son sustancias que se aplican en las zonas de piel expuesta o en las prendas de vestir. No se deben poner en heridas, mucosas, muñecas y manos. El repelente no se lo debe poner el niño. y nunca se deben dejar a su alcance. Se debe usar un repelente que contenga DEET 50% (Relec extrafuerte, Goibi Xtrem antimosquitos tropical. Este se puede aplicar a partir de los 2 meses de edad, aunque no es recomendable ningún repelente por debajo de los 2 años). Otros: Picaridina 20% (Autan Activo. A partir de los 2 años) ó IR3535 (Cusitrín antimosquitos infantil, Relec bálsamo infantil, Goibi antimosquitos infantil, Nutraisdín antimosquitos loción repelente, etc).
También es importante cerrar las puertas y ventanas de la casa durante la noche. Colocar una mosquitera alrededor de la cama o cuna, fijándola bajo el colchón y asegurándonos de que no esté rota y de que ningún mosquito haya quedado en el interior. Para mejorar la protección es aconsejable que la mosquitera esté impregnada con permetrina (existen mosquiteras ya previamente tratadas).
¿Hay que tomar más medidas?
Sí. Es necesario tomar fármacos antimaláricos.
Se deben tomar desde el día antes de llegar a la zona de riesgo (en el caso de cloroquina semanal debe iniciarse una semana antes), y continuar de 1 a 4 semanas después de dejar la zona palúdica (dependiendo del preparado). Ante un viaje a otro país es indispensable ir a un centro especializado en medicina del viajero, con la suficiente antelación. En todas las ciudades de nuestro país hay Centros de Sanidad Exterior. Allí nos darán la medicación adecuada dependiendo del país y de la zona a visitar. Los fármacos varían en función del parásito predominante en la zona, y sus posibles resistencias a los fármacos a utilizar.
Si el niño está tomando otra medicación por otra enfermedad que padezca, es importante informar al médico de Sanidad Exterior, pues podría haber alguna interferencia entre el medicamento para prevenir el paludismo y los que esté recibiendo el niño.
Hay que saber que tomar dosis más altas de las adecuadas de los antimaláricos puede ser muy grave. Se deben seguir estrictamente las pautas que nos indiquen. Nunca dejar medicación al alcance de los niños. Siempre que se pueda, mejor usar presentaciones pediátricas. La mayoría tienen un sabor amargo. Se pueden tomar con comida o bebida dulce. En caso de que el niño vomite durante la 1ª hora tras la toma, se debe repetir la dosis. No es necesario repetirla si el vómito ocurre después.
A pesar de tomar cualquier medicación preventiva, la posibilidad de contraer paludismo no desaparece del todo. Por ello se debe consultar sin falta a un médico en caso de fiebre, sudoración o escalofríos sin otra causa, tanto durante el viaje como hasta tres meses tras la vuelta.
Te puede interesar...
Puedes consultar el calendario de cualquier lugar del mundo en la web de la Organización Mundial de la Salud.
-
Carmen Rodríguez Campos. Pediatra. Centro de Salud “El Alisal”. Santander




















 Compartir
Compartir








