Anemia de células falciformes (hemoglobina S)
¿Qué es?
La anemia de células falciformes (ACF) pertenece a un grupo de trastornos hereditarios de los glóbulos rojos. Afecta, principalmente, a individuos de origen africano, pero también indio, saudita y algunas poblaciones mediterráneas.
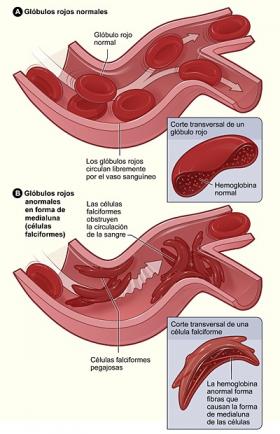
La alteración del glóbulo rojo se produce a nivel de la hemoglobina. Esta es una proteína que transporta el oxígeno a los tejidos. El gen alterado es el de beta globina (HBB). Los glóbulos rojos tienen una forma anormal. Son rígidos, delgados, “falciformes” o con forma de hoz, en lugar de la forma de disco y flexible habitual. Estos glóbulos falciformes se pueden juntar unos con otros y formar agrupaciones dentro de los vasos sanguíneos. El oxígeno no se transporta eficientemente. Los glóbulos rojos se destruyen con facilidad. Y la médula ósea, que los fabrica, no es capaz de producir los suficientes, por lo que se desarrolla la anemia.
¿Es frecuente?
En África es donde es más frecuente. Allí la incidencia de este tipo de anemia varía de 1 a 3 por 1000 o, incluso 1 por cada 60 recién nacidos negros.
¿Y la herencia?
Es autosómica recesiva. Los padres de niños con la enfermedad no siempre la padecen. Un padre necesita tener los dos genes que codifican la hemoglobina anormal para sufrir la enfermedad.
Cuando ambos padres son portadores, hay un 25% de probabilidad en cada embarazo que el niño tenga la enfermedad. Hay un 50% de probabilidad que el niño sea un portador, igual que los padres. Finalmente, hay un 25% de probabilidad que el niño tenga dos genes que funcionan correctamente y esté sano.

¿Y los síntomas?
Pocas personas con ACF son asintomáticas, con poca o ninguna interrupción de la vida cotidiana. Los síntomas se deben a la forma anómala de los glóbulos rojos. En las formas más graves todos los niños padecen anemia en el primer año de vida.
La mortalidad más alta se presenta en los cinco primeros años de vida. Más específicamente en la segunda mitad del primer año de vida.
Las complicaciones más graves y potencialmente mortales en este grupo incluyen:
infección,
la necesidad de extirpar el bazo
las crisis aplásicas que resultan de una infección. Son crisis de anemia grave de aparición rápida. Y se manifiesta como:
letargo
palidez
y desmayos
Sin embargo, la enfermedad confiere cierto grado de protección contra la morbilidad y la mortalidad por malaria. Esto es muy relevante en países en vías de desarrollo, donde tienen la mayor incidencia tanto de ACF como de paludismo.
Otros problemas asociados con la enfermedad son:
Síndrome agudo de tórax. Es un trastorno de gravedad variable. Comprende: infiltrado nuevo en radiografía de tórax combinado con fiebre, síntomas respiratorios o dolor de tórax.
Eventos del sistema nervioso central. Se incluyen los accidentes cerebrovasculares.
Crisis dolorosas (ósea y abdominal).
Estas personas son más propensas a:
Infecciones bacterianas graves (en particular neumonía, meningitis y osteomielitis).
Son muy frecuentes los episodios de secuestro esplénico (empeoramiento rápido de la anemia debido a una gran acumulación de sangre en el bazo. Esto también es la causa del aumento de volumen del bazo).
Otras complicaciones crónicas incluyen:
Daño multiorgánico. Está asociado con vasooclusión aguda y crónica (obstrucción de los vasos sanguíneos pequeños).
Enfermedades de vesícula biliar.
Crecimiento retardado.
Inicio retardado de la pubertad.
Necrosis ósea avascular (es decir, destrucción de áreas óseas causada por un trastorno del suministro de sangre al hueso).
También puede haber complicaciones psicosociales y emocionales, en particular en áreas donde la afección es menos frecuente.
¿Y el diagnóstico?
Se realiza mediante un hemograma a partir de una muestra de sangre. En esta se puede apreciar la forma anormal de los glóbulos rojos. Para confirmar el carácter falciforme del componente hemoglobínico se lleva a cabo el examen microscópico de los hematíes. También se hacen estudios de la hemoglobina.
¿Y el cribado neonatal?
En España se realiza en todas las comunidades autónomas.
El objetivo de un programa de cribado neonatal de la enfermedad de células falciformes es la detección de la enfermedad en una etapa presintomática, para instaurar un tratamiento temprano, con el fin de reducir la morbilidad y mortalidad producida por la enfermedad de células falciformes en la infancia.
También permite tomar decisiones informadas sobre el futuro reproductivo de los padres y de los niños. Y educar a las familias sobre la enfermedad.
Se realiza a través del estudio de la hemoglobina en una muestra de sangre que ha sido extraída del talón del recién nacido.
¿Y el tratamiento?
El tratamiento temprano propuesto se basa en dos pilares: la prevención de la infección neumocócica (con profilaxis antibiótica y vacunación neumocócica) y la educación sanitaria de los padres para identificar las complicaciones agudas en su fase inicial.
Los tratamientos preventivos incluyen:
Administración de penicilina profiláctica regular.
Inmunización contra neumococo y Haemophilus influenzaes.
Educación (sobre cómo evitar los factores que podrían causar las complicaciones y cómo reconocer pronto los signos de las mismas).
Apoyo a los padres.
Las terapias de apoyo:
a) En los episodios agudos:
Líquidos.
Alivio del dolor.
Transfusión de sangre.
Y otras medidas según la gravedad.
b) Tratamiento de los problemas crónicos.
Hoy en día, pero en periodo de evaluación, está disponible el trasplante de médula ósea. Es un tratamiento potencialmente curativo.
¿Cuándo debe buscar atención médica inmediata?
- Si la temperatura corporal es superior 38,5° C.
- Parálisis de un lado o debilidad en la cara, los brazos o las piernas.
- Desorientación.
- Dificultades en la marcha.
- Cambios repentinos en la visión.
- Entumecimiento sin causa aparente.
- Dolor de cabeza intenso.
-
José Ignacio Pérez Candás. Pediatra.. Coordinador del Grupo de Trabajo de Pediatría Social y Familiar de la AEpap. Principado de Asturias.
-
Cristina Villalibre Calderón. MIR Medicina familia. Centro de Salud de Sabugo. Avilés (Asturias)



























 Compartir
Compartir








