Los fármacos anticonceptivos
Según la Organización Mundial de la Salud (OMS), la salud reproductiva de la persona conlleva su derecho para disfrutar de una vida sexual satisfactoria y sin riesgos, así como la capacidad y libertad para decidir procrear y cuándo y con qué frecuencia hacerlo.
Según dos estudios en nuestro país, de 2019 y 2020, la edad de inicio del sexo cada vez es antes, con una edad media entre los 15,6 y los 16,7 años. Por tanto, a los adolescentes se les debe dar una correcta información sobre métodos anticonceptivos, para su buen uso, sexualidad e infecciones de transmisión sexual (ITS).
Hay muchos tipos de métodos anticonceptivos y los fármacos son uno de ellos.
¿Qué son?
Son hormonas que evitan el embarazo. Pueden ser combinados (contienen estrógenos y gestágenos) o sólo de gestágenos. Además, se pueden administrar de distintas formas.
Es crucial saber que ninguno de estos fármacos previene frente a las ITS y que se pueden usar junto a un método de barrera, como el preservativo.
¿Para qué sirven?
Al tomar las mujeres estas hormonas se altera el ciclo menstrual y se impide la ovulación, lo que evita que se produzca el embarazo. La menstruación se produce por la retirada de la hormona en el periodo de descanso.
A veces se recetan por otras causas:
· Alivio del síndrome premenstrual.
· Mejoría del acné y el hirsutismo (cuando crece pelo en labio superior, cuello, patillas...).
· Menstruaciones más cortas, leves, predecibles y regulares.
· Disminuyen el riesgo de cáncer de ovario, endometrio y colorrectal.
¿Cuáles hay y cómo se usan?
- Anticoncepción hormonal combinada (AHC): todos tienen el mismo estrógeno (etinilestradiol) y cambia el gestágeno de cada uno. Hay distintas opciones de administración:
o Oral: la más usada. La pauta clásica es de 21 días tomando la píldora y 7 días de descanso (21/7). Se pueden dar píldoras sin efecto en el descanso para evitar olvidos. Hay otra pauta de 24/4 y otra de hasta 84-120 pastillas de forma continuada, que permite tener un sangrado cada 3-4 meses. La toma de la píldora es diaria y debe ser más o menos a la misma hora.
![]()
o Transdérmica: parche que se cambia cada semana durante 3 semanas, seguido de 1 semana libre en la que se produce el sangrado. El parche se puede colocar en la tripa, nalgas o espalda, es del color de la piel y es resistente al baño.
![]()
o Vaginal: anillo flexible que se pone en la vagina durante 3 semanas, seguido de 1 semana libre, en la que se produce el sangrado. Una vez puesto, el anillo no se nota y no impide la penetración. Quizás gusta menos, según la edad y madurez de la adolescente.
![]()
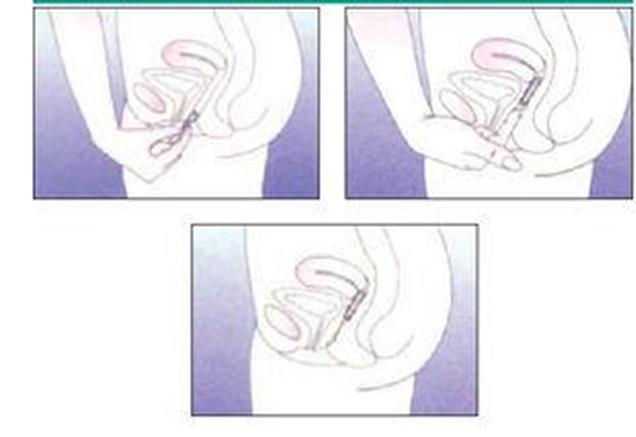
Fuente: Novedades en Anticoncepción hormonal. Vol. 18. Issue 1. pages 40-43 (January 2004)
- Anticonceptivos sólo con gestágenos (ASG): impiden la ovulación y espesan el moco cervical, haciendo difícil que lleguen los espermatozoides. No tienen los efectos secundarios de los estrógenos (como la trombosis), pero no hay descansos, por lo que dan un sangrado muy irregular, que hace que se use menos. A su vez, también tiene distintas vías de administración:
o Oral: píldora de ingesta diaria.
o Intramuscular: inyección trimestral. No indicada en menores de 18 años.
o Subdérmica: implante subcutáneo en cara interna del brazo. Dura 3 años.
o Endouterina: dentro del útero. Hay uno para adolescentes de menor diámetro. Dura 5 años.
- Anticoncepción de emergencia (píldora del día después): hay 2 tipos en nuestro país que se compran sin receta en farmacias. Solo es para caso de emergencia si falló la primera opción y no para sustituirla. Son:
o De levonogestrel: eficaz 72 horas tras el coito, aunque disminuye con el tiempo.
o De acetato de uripristal: eficaz tras 5 días del coito.
¿Dan problemas?
Es importante que sea un profesional sanitario quien los prescriba para tener en cuenta los factores de riesgo de cada una y contestar de forma correcta a las preguntas que surjan para poder elegir el más adecuado (consumo de tabaco, alcohol, antecedentes familiares…).
Los más frecuentes son:
· Molestas gastrointestinales: hinchazón abdominal, náuseas…
· Sangrado irregular, manchado fuera de periodo de descanso.
· Aumento de la sensibilidad mamaria.
· Cambios de humor.
· Dolores de cabeza.
· Aumento del riesgo de trombosis (sólo los AHC por el efecto de los estrógenos).
· Aumento de colesterol y triglicéridos.
Muchos de ellos son molestos y esto hace que no se cumpla la pauta o se deje de tomar. Si aparecen las molestiasa se pueden hacer cambios para que sean menores.
¿Puedo quedarme embarazada tomando estos fármacos?
Estos fármacos tienen una alta eficacia si el uso es correcto y se evitan los olvidos.
Las píldoras son la forma más usada, pero tienen el problema de tener que tomar una píldora a diario, a la misma hora, por lo que pueden darse olvidos. En el prospecto pone qué hacer en estos casos, ya que según el tiempo que haya pasado desde el olvido hay distintas formas de actuar. Por eso, el resto de vías de administración son una buena opción para adolescentes que puedan olvidar la toma diaria.
Autores del artículo original: |
-
Paula Marín Oliván. Pediatra de Atención primaria.. Centro de Salud de Puçol. Valencia.
-
Joaquín Roig Villalba . Pediatra.. Centro de salud Alzira II. Valencia.



























 Compartir
Compartir








