Conceptos básicos de la comunicación interauricular
¿Qué es la comunicación interauricular?
La comunicación interauricular (CIA) es un defecto, como un “agujero”, en el tabique que separa las dos aurículas del corazón (izquierda y derecha).
En el corazón normal hay cuatro cavidades, separadas entre sí por tabiques y válvulas. Las aurículas, situadas en la parte superior, conectan a través de válvulas con los ventrículos de su mismo lado, izquierdo o derecho (también separados entre ellos por un tabique interventricular). A la aurícula izquierda llega la sangre procedente de los pulmones con oxígeno, pasa al ventrículo izquierdo y de ahí se reparte al resto del cuerpo. A la aurícula derecha va la sangre desoxigenada que pasará a través del ventrículo derecho a los pulmones mediante la arteria pulmonar.
Hay diferentes tipos de CIA. La más frecuente y a la que nos vamos a referir en este capítulo en la CIA tipo ostium secundum que se encuentra en la región central del tabique interauricular. Las CIA ostium primum, seno venoso o seno coronario pueden asociarse a otros problemas de corazón.
Durante el embarazo, el feto necesita que exista un pequeño agujero en el tabique interauricular llamado foramen oval, después del nacimiento suele cerrarse de forma espontánea. Sin embargo, en ocasiones este cierre se hace más tarde o persiste abierto en la vida adulta (hasta en el 20% de los adultos) y se considera una variante de la normalidad.
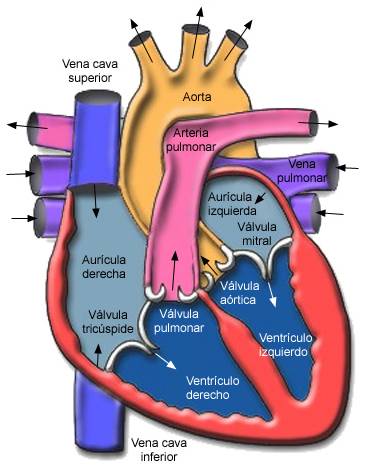 Figura 1. El corazón
Figura 1. El corazón
El tabique interauricular separa las dos aurículas. Lo normal es que esté íntegro. Una comunicación interauricular (CIA) es un agujerito en este tabique.
¿Qué efectos tiene sobre el corazón?
La CIA altera el circuito habitual de la sangre cuando pasa por el corazón. Parte de la sangre oxigenada que llega a la aurícula izquierda pasa a través de la CIA a la aurícula derecha, lo que puede producir que la parte derecha del corazón se haga más grande y que al pulmón pase mayor cantidad de sangre a través de la arteria pulmonar. El pulmón tiene que adaptarse a este exceso de sangre y esto es lo que puede dar lugar a síntomas si el defecto persiste mucho tiempo abierto.
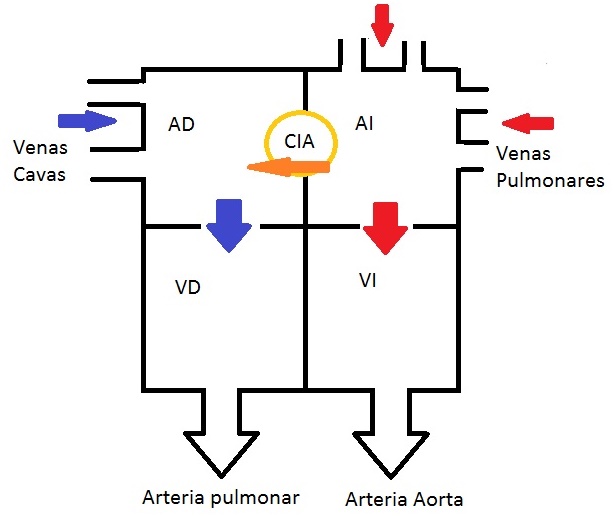
Figura 2: Esquema de circulación en corazón con comunicación auricular. AD: aurícula derecha, AI: aurícula izquierda. VD: ventrículo derecho. VI: ventrículo izquierdo
¿Qué síntomas aparecerán en el niño?
- Los defectos pequeños y medianos no dan ningún síntoma. No hay ninguna limitación para realizar cualquier actividad. Hay que tener en cuenta que la CIA, especialmente si es pequeña, se puede cerrar espontáneamente, sobre todo durante el primer año de vida.
- Los defectos grandes no suelen dar síntomas en la infancia. El niño hará una actividad física con normalidad. Los niños con CIA no tienen cianosis (coloración azulada de la piel). Son raros el retraso del crecimiento y las infecciones respiratorias. Con el paso del tiempo, en la vida adulta, si no se ha tratado previamente, puede dar lugar a signos de insuficiencia cardiaca, arritmias o hipertensión pulmonar.
¿Cómo se diagnostica?
- Exploración física: suele ser normal. En caso de que la CIA sea grande, el pediatra puede auscultar un soplo, que se debe a la mayor cantidad de sangre que pasa hacia el pulmón.
- Ecocardiografía: es la prueba de elección. En ella se puede medir el tamaño del orificio y ver los bordes que lo delimitan. Además, descarta que haya otras malformaciones cardíacas asociadas.
- Puede hacer falta hacer una ecografía transesofágica (introduciendo una sonda de ecografía por la boca hasta el esófago) en niños mayores o antes del cierre de la CIA.
- Una radiografía de tórax puede mostrar un corazón más grande y el electrocardiograma puede tener algunas variaciones, pero no sirven para confirmar el diagnóstico.
¿Tiene tratamiento?
Solo es necesario cerrar la CIA en caso de defectos grandes que tengan repercusión en el corazón o síntomas. El cierre se puede hacer de dos formas:
- Cierre mediante cateterismo (percutáneo): Se llega al corazón a través de catéteres desde la vena femoral (a nivel de la ingle) y se introduce un dispositivo que cierra el orificio de la CIA y queda “anclado” al tabique interauricular. El paciente suele irse de alta a las 24 horas del procedimiento. No es posible realizarlo en todos los casos, depende de varios factores como tamaño, localización o bordes de la CIA.
- Cierre quirúrgico: Se hace mediante cirugía abierta a través del esternón en aquellos casos en los que no es posible el cierre por cateterismo. Se cierra el defecto con un parche. Es una técnica segura con buenos resultados y pocas complicaciones.
¿Podrá realizar una vida normal?
Todo paciente con una CIA debe ser remitido a la consulta de cardiología pediátrica para evaluación y seguimiento.
Las de pequeño tamaño no hay que cerrarlas. Se seguirán en la consulta para ver su evolución y si se produce cierre espontáneo, se procederá al alta.
Las medianas y grandes necesitarán mayor control para valorar el momento del cierre. Estos niños pueden hacer una vida completamente normal antes y después de la cirugía o cateterismo. No necesitan ningún tipo de tratamiento ni medida especial a tener en cuenta. No es necesaria la profilaxis de endocarditis.
Después de la cirugía o cierre por cateterismo podrán volver a su actividad normal, incluyendo actividad física. Se continúan las revisiones en la consulta de cardiología pediátrica.
-
Carmen Carreras Blesa. Pediatra. Unidad Cardiología Pediátrica. Complejo Hospitalario Universitario. Granada



















 Compartir
Compartir








