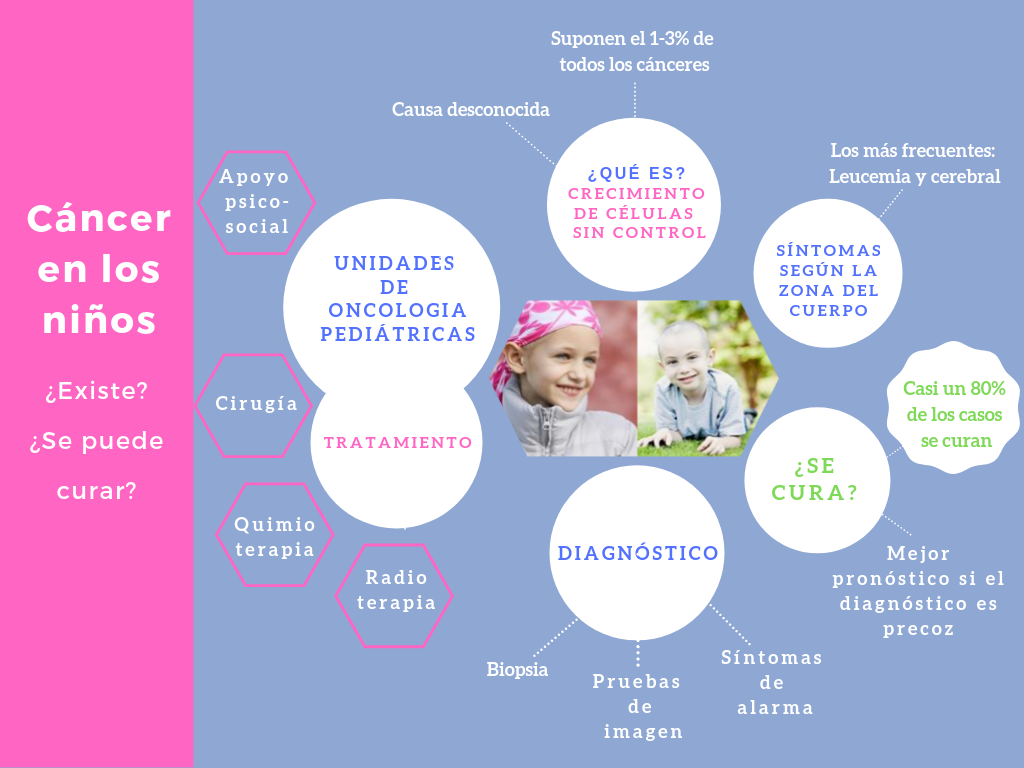
Cáncer en los niños, ¿existe? ¿se puede curar?

¿Qué es el cáncer infantil?
El cáncer infantil (cáncer pediátrico o tumor maligno) aparece cuando las células de una parte del cuerpo (de la sangre, por ejemplo) crecen más rápido de lo normal. Estas células descontroladas causan problemas a su alrededor (como, dolor de cabeza si están en el cerebro). Son los llamados síntomas y signos del cáncer infantil. También pueden emigrar a otras partes del cuerpo (metástasis).
Hay que diferenciar el tumor (bulto), que puede ser benigno (como un tumor de grasa) o maligno (que es el que llamamos cáncer).
¿Por qué aparece el cáncer infantil? ¿Sus causas son las mismas que en los adultos?
En el cáncer infantil, no se han encontrado causas como el alcohol o el tabaco (del cáncer del adulto). Se están investigando factores ambientales (sustancias químicas, radiaciones) que podrían alterar el desarrollo celular. Pero por ahora no podemos prevenir el cáncer infantil.
Muy pocos niños lo tienen de forma hereditaria, y tienen más facilidad para sufrir un cáncer. Por regla general el cáncer infantil no se hereda y por el hecho de tenerlo un niño, su hermano no tiene por qué padecerlo también. Algunas enfermedades infantiles aumentan el riesgo de sufrir cáncer.
¿Es muy frecuente el cáncer pediátrico?
Es poco frecuente: entre el 1-3 % de todos los cánceres afectan a niños. En España unos 1400 niños entre 0 a 18 años son diagnosticados de cáncer al año. A pesar de considerarse una enfermedad rara, supone la primera causa de muerte por enfermedad en la infancia y la adolescencia a partir del primer año.
¿Qué tipos de cáncer pediátrico son los más habituales?
El más frecuente es la leucemia (tumor de las células de la sangre). Le siguen los tumores cerebrales y los linfomas (tumores de los ganglios linfáticos). Ya con menos frecuencia, los tumores del sistema nervioso simpático (neuroblastoma), de los tejidos blandos (sarcomas), del hueso, del riñón, los tumores germinales y los oculares.
¿Pero, se puede curar el cáncer infantil? ¿Cuál es su pronóstico?
Se puede curar en un porcentaje de casos muy alto, casi el 80 %. Y para algunos tipos, como el linfoma de Hodgkin y el tumor de Wilms (riñón) estas cifras llegan al 90%. Estos buenos resultados se deben a los avances en el diagnóstico y tratamiento del cáncer infantil. También a que los niños toleran mejor los tratamientos. El pronóstico del cáncer infantil mejora si el diagnóstico se realiza precozmente, cuando la enfermedad está localizada (sin metástasis). Por eso es importante detectar cuanto antes los síntomas y signos del cáncer infantil (como fiebre prolongada, pérdida de peso no justificada, dolor de huesos, dolor de cabeza que le despierta por la noche,...).
¿Cómo se confirma el diagnóstico del cáncer pediátrico?
Cuando un pediatra sospecha que un niño puede tener cáncer, solicita pruebas como analíticas, estudios de imagen (radiografía, ecografía, TAC, resonancia), y gammagrafías. Además, en la mayoría de casos, habrá que analizar las células del tumor por medio de una biopsia. Ésta nos dirá si las células son malignas y sus características. La biopsia confirma el diagnóstico de cáncer. El resto de pruebas sirven para saber su tamaño, su localización y si se ha extendido a otras zonas.
¿Cómo se trata el cáncer pediátrico?
Los niños con cáncer se tratan en Unidades especializadas de Hemato-Oncología pediátrica. Son equipos formados por especialistas que trabajan juntos (oncólogos infantiles, radiólogos, cirujanos, médicos de cuidados intensivos, radioterapeutas) junto con enfermeros, auxiliares de enfermería, psicólogos y trabajadores sociales. Todos con el mismo objetivo: cuidar al niño con cáncer y a su familia.
El tratamiento en cada tipo de cáncer y su duración será diferente, pero siempre siguiendo protocolos nacionales e internacionales para asegurar la mayor eficacia. Se usan uno o varios de estos tratamientos:
- Cirugía: cuando sea posible, el cirujano extirpará el tumor (antes o después de la quimioterapia, según el caso). Puede ser una resección parcial (se quita una parte del tumor) o completa (todo el tumor). Los cirujanos hacen además muchas de las biopsias y tratan algunas complicaciones de la enfermedad.
- Quimioterapia: son fármacos que destruyen a las células tumorales. Se ponen por medio de inyecciones en las venas (también en músculo o en meninges), o tomados por boca. Destruyen a las células malignas, aunque también a células sanas, como las células de la sangre, piel, pelo, o aparato digestivo. Por eso tienen efectos secundarios (anemia, bajada de defensas, caída del pelo, nauseas, pérdida de apetito). Estos efectos se pueden contrarrestar (ver tratamientos de soporte). Para no tener que pinchar las venas tantas veces, se coloca un sistema de acceso venoso (catéter o reservorio como un Port-a-cath®) que facilita el tratamiento y disminuye el dolor y el miedo del niño.
- Radioterapia: se usan radiaciones ionizantes que destruyen a las células malignas (en zonas concretas del cuerpo).
- Tratamientos de soporte: para intentar que no haya efectos secundarios del tratamiento o disminuirlos, se usan estas medidas:
- Fármacos para evitar los vómitos y proteger el estómago y la mucosa de la boca.
- Nutrición adaptada a cada niño (por pérdida o aumento de peso).
- Antibióticos y otros anti-infecciosos específicos.
- Transfusiones de glóbulos rojos o plaquetas.
- Medicamentos que estimulan la recuperación de las defensas (glóbulos blancos o leucocitos).
Puesto que el diagnóstico de cáncer infantil lleva consigo el de una enfermedad grave, no es de extrañar, que se incorporen los cuidados paliativos desde el principio con la intención de garantizar la máxima calidad de vida en el niño.
El niño recibe su tratamiento, pero ¿qué puede hacer la familia para ayudar? y ¿quién ayuda a la familia?
En esta enfermedad, con tratamientos duros y largos, es vital el apoyo de la familia. La vida de todos sus miembros se tendrá que reorganizar. Por eso, en las Unidades de tratamiento, trabajan psicólogos, trabajadores sociales y voluntarios de las Asociaciones de Padres de niños con cáncer. Junto con el resto del equipo, ayudan a las familias a entender la enfermedad, asimilarla y a adaptar su vida para ayudar al niño enfermo. Las Asociaciones hacen muchas actividades informativas, sociales, psicológicas, educativas y económicas, que son básicas para las familias. Tampoco deberíamos olvidar a los hermanos e integrarlos en el proceso de la enfermedad.
Puedes descargarte aquí la infografía:
Enlaces interesantes
- Guía de detección temprana del cáncer en niños y adolescentes. La Guía está disponible a través de una web específica y puede descargarse en formato pdf.
- Signos de alerta del cáncer infantil. Puedes descargarte el Póster (en pdf): Cáncer infantil. Signos de alerta
- Federación Española de Padres de Niños con Cáncer. 21 asociaciones de padres dan apoyo psicológico y económico a Niños con Cáncer y sus familias.
- Asociación Española contra el Cáncer: Cáncer en los niños y jóvenes. Información, cuentos, juegos y actividades para niños y jóvenes que les ayudan a sentirse mejor y entender lo que les está sucediendo. También los padres y profesionales disponen de información y estrategias prácticas.
- Fundación Josep Carreras Contra la Leucemia: Enlaces de interés sobre cáncer infantil
- Consejos de salud del Hospital Sant Joan de Deu: Tratamiento del cáncer del desarrollo
- Guía informativa para Familias del Hospital Son Espases: Guía de Información Oncopediátrica
-
Nieves Nieto del Rincón. Pediatra. Consultorios de Ugena y El Viso de San Juan (Centro de Salud de Illescas). Toledo
-
José Antonio Salinas Sanz. . Pediatra especialista en Hemato-Oncología pediátrica.. Hospital Universitario Son Espases. Palma de Mallorca (Islas Baleares).
























 Compartir
Compartir








